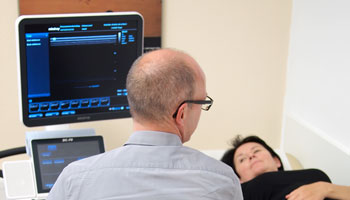
Leistungen
Wir bieten Ihnen die gesamte Bandbreite der modernen Rheumathologie. Informationen zu unseren Leistungen finden Sie hier.

Team
Unser freundliches Team in Bad Aibling wird Ihnen helfen, sich in unserer Praxis zurechtzufinden und Ihren Aufenthalt bei uns angenehm und mit möglichst geringen Wartezeiten zu gestalten.
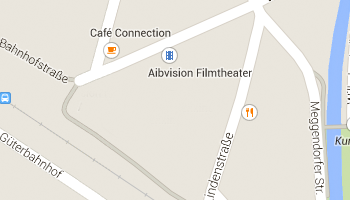
So Finden Sie zu uns
Planen Sie Ihre Route zu uns. Alle Informationen zu unserer Praxis in Bad Aibling finden Sie hier.